Лимфангиома характеризуется разрастанием доброкачественного новообразования, состоящего из лимфатических сосудов, которое может быть исключительно врожденным. Данная аномалия развивается по причине спутанности сосудов, возникающей при внутриутробном развитии. Результатом такой патологии становится опухоль, размеры которой могут варьироваться от нескольких миллиметров до нескольких сантиметров в диаметре. Лимфангиома встречается одинаково часто как у девочек, так и у мальчиков. Как правило, опухоль развивается у детей в возрасте 1-4 лет.
Содержание
В чем суть заболевания?
Лимфангиома чаще развивается у детей в возрасте от 1 до 4 лет и составляет до 25% от всех сосудистых опухолей детского возраста
Чтобы понять, что такое лимфангиома, следует рассмотреть механизм развития данной патологии. Формирование опухоли происходит еще в первом триместре беременности. При этом патология в течение длительного времени не прогрессирует, проявляясь, как правило, лишь к концу первого года жизни ребенка.
Лимфангиома в подавляющем большинстве случаев не выступает угрозой для жизни больного. Однако она способна в значительной степени ухудшить ее качество. К примеру, опухоли значительных размеров оказывают давление на соседние органы и ткани. Это нередко приводит к появлению различного рода дисфункций.
Пик активности роста патологии приходится на пубертатный период. Сама по себе опухоль не болезненна, однако при инфицировании начинается воспалительный процесс. Часто он сопровождается нагноением кистозных полостей. В таком случае развивается болевой синдром.
Часто встречается развитие лимфангиомы шеи, но бывают случаи новообразования на лице, в полости рта или подмышечных впадинах. Крайне редко встречается лимфангиоматоз брюшной полости. Как вторичные проявления, опухоли, появляющиеся в результате лимфангита или перенесенных операций, практически не встречаются.
Код данного заболевания по МКБ-10 – D18.1.
Причины
Медицинская наука еще не установила точные причины развития данной патологии. Ученые сходятся во мнении, что основным провокатором появления подобного новообразования является генетическое нарушение развития сосудистой системы крови и лимфы.
Ввиду патологического роста сосудистой ткани происходит значительное скопление жидкости в лимфатических сосудах. В результате они расширяются и превращаются в полости. Данная теория подтверждается следующими фактами:
- опухоль чаще всего имеет врожденный характер;
- патология возникает на фоне других аномалий внутриутробного развития.
Некоторые ученые причисляют лимфангиому к истинным опухолям. Объясняется это наличием факторов роста в неоплазии. Подобная особенность развития наблюдается у взрослых пациентов, у которых лимфангиома характеризуется вторичным возникновением. Причинами появления таких опухолей у взрослых являются:
- заболевания инфекционного характера;
- лучевая терапия;
- последствия перенесенных операций;
- онкологические процессы в организме.
Симптомы

Шейная лимфангиома имеет округлую форму, выступая над поверхностью кожи и характеризуется тестообразной консистенцией и отсутствием четко выраженных границ
Патология имеет ярко выраженную симптоматику: у больного появляются новообразования, которые могут отличаться размерами, структурой и локализацией. При поверхностном расположении и небольшом диаметре опухоли она является лишь косметическим дефектом. Для крупных кист характерно также сдавливание соседних органов, что может приводить к развитию их дисфункции.
При образовании лимфангиомы на верхней губе патология имеет вид припухлости и характеризуется наличием следующих признаков:
- отсутствие четких границ и боли при пальпации;
- мягкая, тестообразная консистенция;
- у больного наблюдается легкое сглаживание носогубной борозды;
- опущение уголков рта;
- толщина и размеры губ увеличены в размерах;
- красная кайма губ расширена.
При запущенном течении недуга на губах пациента могут образовываться пузырьки, которые заполнены серозно-гнойным веществом.
Лимфангиома щеки – это относительно небольшая опухоль, при развитии которой наблюдается описанная выше симптоматика. В некоторых случаях новообразование может значительно разрастаться. Тогда кожа над ним, как правило, приобретает синюшный оттенок. При дальнейшем прогрессировании опухоли возможна атрофия подкожной клетчатки, а слизистая щеки покрывается пузырьками.
При локализации патологического процесса в районе глазницы веки больного утолщаются и отекают. Глазная щель сужается или смыкается полностью. Лимфангиома кожи обычно сопровождается посинением кожи.
По краю век располагаются пузырьки с экссудатом геморрагической или серозной природы. Неконтролируемый рост опухоли способен привести к выпячиванию глазного яблока. При этом его размеры остаются в пределах нормы. В связи с ростом опухоли у пациента может значительно снизиться острота зрения, вплоть до наступления слепоты.
Для лимфангиомы языка характерно наличие множества мелких пузырьков, покрывающих значительную поверхность языка. Выступая над поверхностью, они нередко образуют один больной узел. Данные новообразования легко травмируются, кровоточат и впоследствии покрываются белым налетом. В результате на месте травмированного пузырька образуются язвочки и трещины, которые с течением времени покрываются кровянистыми и белесоватыми корочками.
При диффузной форме патологии процесс охватывает мышечную ткань языка. В таком случае развивается макроглоссия, при которой язык растет в размерах, в результате чего начинает плохо помещаться в ротовой полости. Рот таких больных постоянно находится в открытом состоянии, прикус нарушается, появляется дисфагия, диспноэ и дисфония.
Шейная лимфангиома характеризуется тестообразной консистенцией и отсутствием четко выраженных границ. При этом происходит сглаживание естественных складок. Сама опухоль имеет округлую форму, выступая над поверхностью кожи.
Лимфангиома брюшной полости проявляется у новорожденных следующими симптомами:
- асимметрия живота;
- боли в районе брюшины;
- наличие плотного, болезненного и малосмещаемого образования.
У детей в возрасте 3-7 лет довольно часто наблюдается воспаление лимфангиом. Происходит это преимущественно в осенне-весенний сезон. Причиной развития воспалительного процесса могут стать:
- травматические повреждения;
- ОРВИ;
- пульпит;
- воспаление желудка или кишечника;
- возникновение функциональных нарушений ЖКТ;
- воспаление периодонта.
При слабо выраженном воспалительном процессе самочувствие ребенка практически не нарушается. Само же нарушение проходит за несколько дней.
При сильном воспалении возможно возникновение интоксикационного синдрома. При этом происходит увеличение опухоли в размерах и формирование плотного инфильтрата, характеризующегося умеренной болезненностью. Такое воспаление сохраняется в течение месяца, после чего идет на спад.
Классификация
Врожденная лимфангиома может быть обнаружена еще во время беременности при прохождении плановых УЗИ
Современная медицина различает несколько видов лимфангиом, в зависимости от размеров и особенностей строения новообразования. Относительно последнего параметра различают три вида опухолей:
- Кавернозная лимфангиома. Представляет собой полость из соединительных волокон, которая заполнена лимфой. Данная форма недуга является наиболее распространенной.
- Кистозное новообразование. Представлено несколькими кистами различной величины, которые сливаются друг с другом и заполнены жидкостью.
- Капиллярные опухоли – узелки, имеющие стекловидную поверхность. Могут быть как мелкими, так и крупными. Внешне выглядят слегка припухшими.
Распознать кавернозную лимфангиому можно по следующим признакам:
- характеризуется медленным развитием;
- на поврежденной области образуется отек;
- новообразование не имеет четких границ и отличается мягкой консистенцией;
- при нажатии опухоль спадает и восстанавливает свою форму после прекращения нажатия;
- пораженные участки визуально деформируются, ввиду чего возникает косметический дефект;
- наиболее частыми местами локализации опухоли являются кисть и предплечье;
- на коже появляются пузыри с экссудатом, которые сливаются в крупные узлы.
Лимфангиомы кистозного типа имеют следующие отличия:
- образование имеет четкие контуры;
- выражена флюктуация;
- не проявляется болезненность;
- очень медленное развитие;
- кожа над опухолью является истонченной и растянутой до такой степени, что через нее просвечивают сосуды;
- полусферическая форма;
- мягкая консистенция, эластичные стенки;
- возможно сдавливание нервов и сосудов, а также оказание давления на соседние органы.
Распознать капиллярную опухоль можно по следующим признакам:
- размытые контуры;
- новообразование является мягким на ощупь;
- частое развитие лимфореи и кровотечений;
- кожа, покрывающая нарост, имеет синюшный или багровый оттенок;
- локализация в мягких тканях на различной глубине;
- чаще всего дефект располагается на лице.
Также опухоли классифицируют относительно их размеров. По данному критерию различают:
- Микрокистозные новообразования. Они не достигают 5 см в диаметре.
- Макрокистозные – опухоли, диаметр которых превышает 5 см.
Диагностика
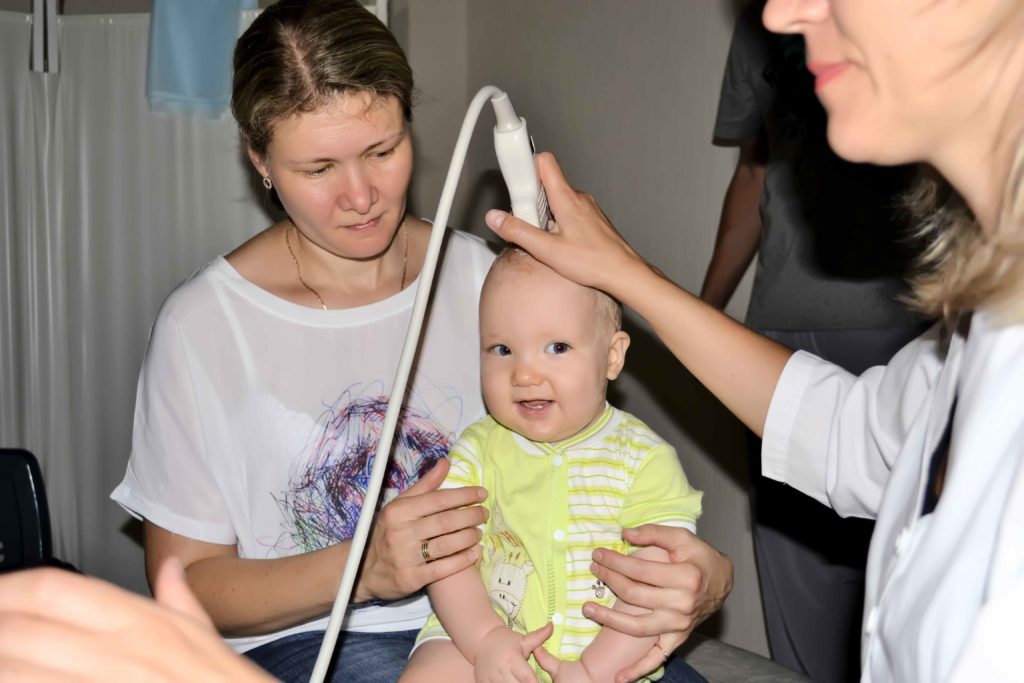
Эхография или ультразвуковая диагностика – это неинвазивное исследование организма человека и протекающих в нем процессов с помощью ультразвуковых волн
Чтобы безошибочно распознать лимфангиому, специалист проводит визуальный осмотр пациента, выслушивает его жалобы и осуществляет сбор анамнеза. Опытный врач сможет поставить предварительный диагноз уже при первом взгляде на новообразования. Для подтверждения подобных предположений необходимо проведение следующих методов инструментальной диагностики:
- УЗИ.
- КТ и МРТ.
- Лимфография.
- Эхография (проводится при выявлении патологии у детей).
- Эхо-допплерография.
Для определения формы опухоли необходимо провести гистологическое исследование и пункцию новообразования. В данном случае специалисту следует обратить свое внимание на такие нюансы:
- Если содержимое новообразования имеет янтарный цвет или же является прозрачным, то это явный признак развития кистозной формы.
- Наличие белкового содержимого свидетельствует о том, что воспалительный процесс отсутствует.
- При кровянистом содержимом следует подозревать травму или развитие воспалительного процесса.
Особенности лечения
Обычно лимфангиома предполагает стационарное лечение с обязательным хирургическим вмешательством. В ходе операции происходит частичное или полное удаление опухоли. Иссечение производится по границе со здоровыми тканями.
Если новообразование было травмировано или воспалилось, то перед удалением пациент обязан пройти противовоспалительную терапию. При этом химиотерапия не способна гарантировать высокие результаты. Более высокие результаты обеспечивает радиотерапия. Одной из наиболее эффективных методик считается близкофокусная рентгенотерапия.
При генерализации патологического процесса возможно использование цитостатиков.
Хирургическое лечение
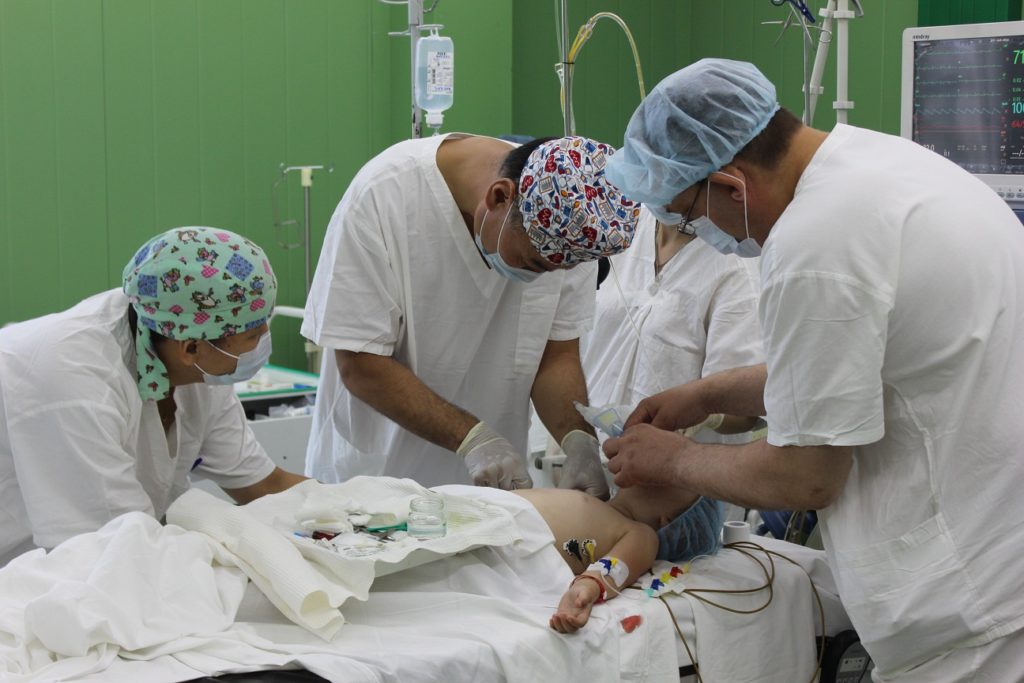
Основной способ лечения лимфангиомы – хирургический, в процессе операции осуществляется полное иссечение опухоли
Операция проводится в следующих случаях:
- опухоль быстро развивается, опережая развитие малыша;
- были выявлены ветвистые лимфангиомы, которые не проявляют склонность к инволюции;
- расположение новообразования сопряжено с риском сдавливания внутренних органов;
- качество жизни больного ухудшено в связи с наличием опухоли.
Хирургическое воздействие на лимфангиомы может предполагать следующие методики лечения:
- Лазеротепапия.
- Радиоволновое воздействие.
- Электрокоагуляция.
- Криовоздействие.
Перечисленные методики составляют основу лечения лимфангиом. Однако в ряде случаев врачи прибегают к особым видам воздействия:
- При сложной локализации опухоли в пораженную область может вводиться стрептококковый антиген. Эта методика является одной из новейших разработок и на данный момент хорошо показала себя при лечении лимфангиом различной локализации.
- Если новообразование имеет небольшие размеры, то устранить его можно посредством проведения склерозирующей терапии. Данная процедура способствует слипанию сосудистых стенок.
- Если отмечается инфильтративный рост лимфангиомы, то частичная резекция новообразования оказывается малоэффективной. В подобных ситуациях в ткань опухоли впрыскиваются склерозирующие вещества, такие как хинин-уретан, этиловый спирт и т. д. Такие препараты способствуют «запаиванию» сосудистых полостей, ввиду чего на месте опухоли появляется соединительнотканное образование. Эта методика не только отличается малоинвазивностью, но и обладает доказанной эффективностью.
- В некоторых случаях после склеротерапии пациенту необходима еще одна операция, которая предполагает удаление рубцов, появившихся на месте опухоли. Такая процедура имеет чисто косметический эффект.
- Лимфангиомы кавернозного типа можно лечить посредством СВЧ-гипертермии и процедуры склерозирования. Процесс лечения контролируется посредством ультразвука. Эффективность методики заключается в следующем: при нагревании опухолевой ткани разрушаются лимфатические сосуды.
Особенности консервативного лечения
Капли можно принимать в чистом виде или растворяя в воде (необходимо учитывать, что если капли растворяются в воде, то объем должен соответствовать тому, который пациент может выпить за 1 раз), если капли растворяют – готовый раствор следует принимать немедленно
Если лимфангиома воспалилась, пациенту назначаются следующие препараты:
- Противовоспалительные средства нестероидного типа, такие как Диклофенак и Ибупрофен.
- Противомикробная терапия. Предполагает применение антибиотических средств широкого спектра действия: цефалоспорины, макролиды, пенициллины и т. д.
- Ферментотерапия: Креон, Панзинорм, Мезим.
- Десенсибилизирующие средства. К ним относятся Зодак, Зиртек, Тавегил и т. д.
- Общеукрепляющие препараты – витаминные комплексы, биостимуляторы, нейропротекторы.
Возможно также местное лечение в виде компрессов, повязок и т. д.
Профилактика
На данный момент не существует специфической профилактики данной патологии. Чтобы у ребенка не развилась лимфангиома, беременной женщине следует тщательно следить за своим здоровьем. Рекомендуется отказаться от алкоголя и курения, не принимать препараты без соответствующего назначения врача, правильно питаться и принимать витаминные комплексы.